Pour le président de la FHF Arnaud Robinet :
La situation de l’accès aux soins en 2024 indique que nous sommes à un tournant. Dans l’immédiat, l’activité hospitalière retrouve des couleurs, même si la reprise masque encore des disparités ; tandis que sur le plan structurel, cette amorce de rémission n’efface pas la dégradation continue de l’accès aux soins des dernières années. Dans ce contexte, l’hôpital public a besoin d’un soutien accru pour amplifier ses efforts et éviter un retour en arrière, voire une situation plus dégradée qu’à la veille du Covid vu l’aggravation des finances hospitalières. Alors que les voyants sont au rouge sur le plan budgétaire, il est urgent de mettre en place une logique de programmation pour se donner les moyens de construire une politique de santé soutenable sur le long terme.
L’ACTIVITÉ RETROUVE DES COULEURS MAIS NE LÈVE PAS TOUTES LES INQUIÉTUDES SUR LA SANTÉ PUBLIQUE
Pour la première fois depuis la crise, la dette de santé publique accumulée lors du Covid amorce une phase de résorption : le sous-recours cumulé est, à fin 2024, de 3 millions de séjours (vs. 3,5 millions en 2023). Cette tendance s’explique par un fort dynamisme de l’activité hospitalière en 2024, avec des niveaux de recours supérieurs aux attendus, notamment grâce au rattrapage des activités déprogrammées les années précédentes.
Comme l’an passé, la tendance générale continue toutefois de masquer des disparités préoccupantes :
- En médecine, on constate un sous-recours sur les prises en charge digestives (- 8 %), la cardiologie (- 10 %), le système nerveux (- 9 %), et la rhumatologie (- 8 %). Certaines catégories de la population sont plus concernées, en particulier les 70 ans et plus avec un sous-recours de – 7,3 %, représentant 220 000 séjours.
- En chirurgie, les niveaux de recours pour plusieurs chirurgies lourdes continuent de marquer le pas : chirurgie digestive (-7%) et neurochirurgie (-5,5%).
Cette situation a des conséquences lourdes sur la santé des patients, avec toujours la possibilité d’un retard pris sur la détection de certains cancers.
UNE RÉMISSION QUI RESTE FRAGILE VU LA FORTE DÉGRADATION DE L’ACCÈS AUX SOINS DEPUIS 2020
Plus de deux tiers des Français déclarent avoir renoncé à au moins un acte de soin ces 5 dernières années (hôpital et ville confondus.) Une proportion en hausse significative par rapport à 2024 (68 % vs. 63 %). Et quand ils se rendent à l’hôpital, plus de la moitié d’entre eux rencontrent des difficultés dans l’accès aux soins (54 % vs 50 % en 2024). La situation est particulièrement préoccupante aux urgences, avec des difficultés multiples qui portent, entre autres, sur les délais élevés d’attentes (39 %), mais aussi sur des examens médicaux absents (36 %).
Résultat, les Français sont inquiets pour leur propre santé : trois quarts d’entre eux craignent de ne pas pouvoir accéder à des soins de qualité en cas de besoin urgent, et deux Français sur trois disent avoir peur d’être hospitalisés vu la situation actuelle !
LE DÉBUT DE REPRISE QUI SE MANIFESTE DEMANDE UNE ACTION SOUTENUE POUR ÉVITER UNE NOUVELLE SPIRALE NÉGATIVE
Si la situation actuelle marque globalement un début d’embellie, elle n’est pas en mesure d’enrayer la dégradation continue de l’accès aux soins depuis cinq ans. Des mesures structurantes sont nécessaires pour renforcer notre bouclier sanitaire et flécher les dépenses vers les besoins les plus urgents :
- 94 % des Français soutiennent ainsi la formation de plus de médecins dans les disciplines médicales les plus en tension (psychiatrie, gériatrie, pédiatrie, gynécologie…),
- 74 % veulent une publication des actes établissement par établissement afin d’identifier les cas de sur-recours à des fins de rentabilité.
Preuve de la prise de conscience, 6 sur 10 seraient même prêts à accepter le transfert de certaines spécialités des hôpitaux de proximité (maternité, chirurgie…) vers des centres hospitaliers avec plus de personnel et plus d’équipements d’excellence.
I - / L'activité retrouve des couleurs en 2024, mais continue de marquer le pas sur certaines spécialités prioritaires
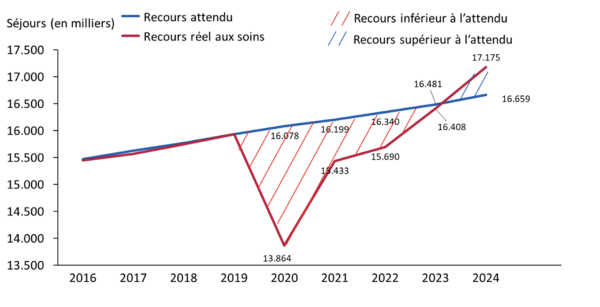
Entre 2020 et 2024, une sous-activité qui commence à être rattrapée
Sur la période allant de 2019 à 2024, on constate un sous-recours national cumulé de 3 millions de séjours hospitaliers en médecine, actes peu invasifs et chirurgie (cf. figure ci-contre).
2024 marque donc un début de résorption de la dette de santé publique héritée du Covid, ce du fait d’un rattrapage global marqué, avec un surplus de 516 000 séjours par rapport aux attendus en chirurgie et sur les actes peu invasifs.
La médecine retrouve quasiment le niveau attendu en 2024 (-1%).
Une reprise en médecine qui cache encore des écarts préoccupants
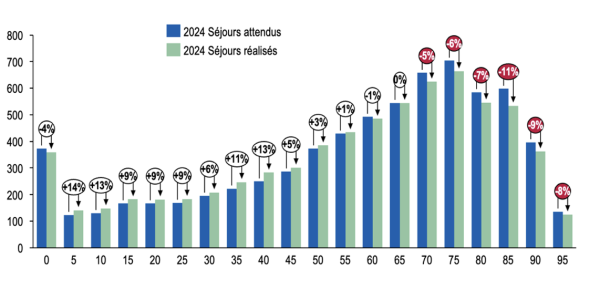
Au niveau global, la reprise touche toutes les classes d’âge, mis à part les plus de 85 ans qui continuent d’être en situation de sous recours (- 6 % par rapport aux attendus).
Pour ce qui concerne spécifiquement les activités de médecine, on note un sous-recours net des plus de 70 ans (- 7,3 % par rapport aux attendus), soit un total de 220 000 séjours – voir figure ci-contre.
Dans le détail, la reprise générale des activités de médecine masque toujours une reprise difficile sur quatre activités :
- les prises en charge digestives (- 8 %),
- la cardiologie (- 10 %),
- le système nerveux (- 9 %),
- et la rhumatologie (- 8 %).
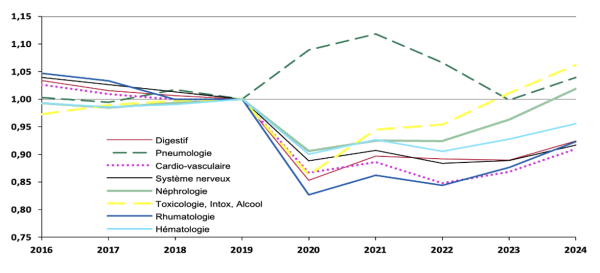
Au total, ces spécialités représentent un tiers des activités de médecine, pour un total de 180 000 séjours non-réalisés.
Une situation encore inquiétante sur la chirurgie, avec un impact sur les patients
En chirurgie, si l’activité a, au global, retrouvé et même dépassé en 2024 son niveau de 2019, plusieurs activités ayant subi un fort impact du Covid sont marquées par une reprise progressive mais toujours en deçà du niveau attendu, notamment : cholécystectomies (ablation chirurgicale de la vésicule biliaire), arthroscopies, prothèse de hanche pour affection autre que trauma récent, etc. Ce sont en tout 700.000 séjours de chirurgie qui n’ont pas été réalisés depuis 2020.
Si la situation est positive sur la chirurgie hors recours, avec un rattrapage clair du retard d’activité (+ 6 %), l’état des lieux est toujours négatif sur la chirurgie de recours, c’est-à-dire les opérations les plus lourdes et complexes (- 5 %). Ce retard est tout particulièrement marqué en digestif (- 7 %) et en neurochirurgie (- 5,5 %).
Le rattrapage de l’activité a été fait en orthopédie (en dehors de quelques interventions), en ophtalmologie, en urologie. Concernant les transplantations d’organes, l’activité de greffes a presque retrouvé en 2024 le niveau attendu mais les greffes n’ayant pas été faites entre 2020 et 2023 n’ont pas été rattrapées.
Un bilan qui conforte les demandes de la FHF en matière de priorisation des activités en sous-recours
Ces éléments confirment la nécessité d’un soutien durable des pouvoirs publics aux acteurs publics de santé et, en particulier, la poursuite du soutien amorcé en 2024 aux activités en dette de santé publique et/ou sous-financées : médecine avec nuitées, psychiatrie, chirurgie de recours, pédiatrie, obstétrique, soins critiques - réanimation notamment.
Alors que le déficit des hôpitaux publics va encore s’alourdir en 2024 pour atteindre environ 2,8 milliards d’euros, la progression de l’ONDAM 2025 (+ 2,9 % hors augmentation des cotisations retraite de la CNRACL) ne suffira pas à soutenir l’évolution des charges, malgré l’effort des pouvoirs publics. Ainsi, les tarifs ne devraient évoluer que de 0,2 à 0,5 %.
Cela reste insuffisant car les charges (hors cotisations CNRACL qui devraient être financées hors tarifs) devraient évoluer, à activité comparable, de l’ordre de 1,5 % rien que pour les effets prix (mesures RH, inflation...). Il convient d’ailleurs de noter que le sous-financement de l’inflation cumulé en 2024 était déjà de 1,3 milliard d’euros pour les seuls établissements publics. La FHF a demandé que les activités en dette de santé publique bénéficient d’un meilleur financement via des évolutions ciblées.
En outre, cette évolution de l’ONDAM ne vient pas appuyer suffisamment la dynamique de recrutement des établissements publics de santé (le nombre de postes vacants diminuant pour les infirmiers en soins généraux et les aides-soignants, passant de 5,7 % en 2022 à 3 % en 2023) ou de poursuivre sereinement l’investissement (en raison de l’augmentation du coût de la construction et de la remontée des taux d’intérêt), alors que le taux de vétusté moyen des EPS était de 58 % en 2023.
Dans le, champ médico-social, la situation reste particulièrement préoccupante et les perspective 2025 sont aggravées par les augmentations de cotisations CNRACL si elles n’étaient pas compensées. Dans un contexte démographique qui suppose au contraire de renforcer l’offre de manière urgente.
Une amélioration lente mais perceptible de l'état des capacités hospitalières
D’après une enquête conduite en mars 2025 par la FHF auprès de 408 établissements publics de santé, la situation sur le capacitaire commence à s’améliorer, même si des tensions importantes demeurent.
En 2024, en analysant l’ensemble des fermetures ponctuelles de lits à l’hôpital public, l’équivalent de 5,7% des capacités d’hospitalisation en MCO étaient fermées sur l’année, soit une baisse de 1,3 point par rapport à 2023. Dans plus de la moitié des cas, les tensions sur les effectifs étaient en cause (vs. 6 sur 10 en 2023).
En particulier : en 2024, 71% des répondants ont fermé des lits en médecine, 72% en chirurgie, 65% en soins critiques. Seuls 26% des établissements n’ont fermé aucun lit en 2024 en MCO (+4 points par rapport à 2023). De plus, 20% des établissements déclarent avoir fermé au moins une fois dans l'année 2024 leur service d'urgences (contre 27% en 2023).
La situation pourrait néanmoins s’améliorer à court et moyen-terme, puisque les établissements anticipent des réouvertures de lits en 2025, notamment en médecine pour 72% d'entre eux, ou en SMR pour 68%. Ces réouvertures de lits concerneraient également la psychiatrie pour 50% des répondants ou encore la chirurgie pour 34%.
Au total, 37% des hôpitaux se sont déclarés « hôpital en tension » en 2024. Pour les établissements concernés, la médiane du nombre de jours de déclaration en tension a été de 57. 11 % ont déclenché un plan blanc, avec une médiane à 15 jours. La situation connaît donc un progrès, même si la normalisation de ces situations de gestion de crise sur les cinq dernières années pose toujours question : l’hôpital public n’a pas vocation à fonctionner perpétuellement sur des modes d’organisation exceptionnels.
II - / Devant la dégradation structurelle de l'accès aux soins, les français demandent des actes et se disent prêts à des efforts pour renforcer le système de santé
Une colère sourde face à la mise en danger de l’hôpital public, et des craintes sur l’accès aux soins
Année après année, la menace qui pèse sur l’hôpital public infuse dans toute la société. Les Français sont désormais 92 % à le considérer en danger (dont 49 % « tout à fait en danger » vs. 33 % en 2019). Quasi-unanimement, les Français se disent en colère face au manque de moyens alloués et aux conditions de travail du personnel soignant (89 %), indignés face à la persistance des inégalités d’accès aux soins (84 %), et ils craignent une catastrophe au vu du manque d’investissements (89 %).
Résultat : les Français sont inquiets pour leur propre santé : trois quarts d’entre eux craignent de ne pas pouvoir accéder à des soins de qualité en cas de besoin urgent, et deux Français sur trois disent avoir peur d’être hospitalisés vu la situation actuelle !
Des répercussions inquiétantes sur la santé des Français, avec une progression continue du renoncement aux soins et des difficultés d’accès aux soins
Plus de deux tiers des Français déclarent avoir renoncé à au moins un acte de soin ces 5 dernières années. Une proportion en hausse significative par rapport à 2024 (68 % vs. 63 %), que ce soit à cause :
- du temps d’attente pour obtenir un rendez-vous médical (59 % vs. 53 % en 2024),
- de difficultés financières (45 % vs. 43 % en 2024)
- ou de la distance (38 % vs. 33 % en 2024).
Et quand ils se rendent à l’hôpital, plus de la moitié d’entre eux rencontrent des difficultés dans l’accès aux soins (54 % vs 50 % en 2024), avec des complications potentielles à la clé.
- 41 % y ont expérimenté une incapacité à obtenir un rendez-vous en raison de la surcharge de travail du service ou du médecin ;
- Un tiers a connu ou bien des retards dans le diagnostic d’un problème de santé, ou bien des reports de soins ou de traitement à l’hôpital ;
La situation est particulièrement préoccupante aux urgences, avec des difficultés multiples qui portent, entre autres, sur les délais élevés d’attentes (39 %), mais aussi sur des examens médicaux absents (36 %).
Dans ce contexte, les Français demandent des actes et sont prêts à montrer l’exemple
S’ils demandent unanimement une augmentation des moyens de l’hôpital public (95 %), les Français exigent aussi des mesures d’efficacité pour que les dépenses soient fléchées vers les besoins urgents :
- 94 % soutiennent la formation de plus de médecins dans les disciplines médicales les plus en tension (psychiatrie, gériatrie, pédiatrie, gynécologie…),
- 86 % estiment qu’il faut assurer une répartition plus équitable des médecins sur le territoire quitte à leur imposer leur lieu d’exercice les premières années,
- 74 % veulent une publication des actes établissement par établissement afin d’identifier les cas de sur-recours à des fins de rentabilité.
Preuve de la prise des consciences, 6 sur 10 sont prêts à accepter le transfert de certaines spécialités des hôpitaux de proximité (maternité, chirurgie…) vers des centres hospitaliers avec plus de personnel et plus d’équipements d’excellence.
Enfin, les Français sont prêts à montrer l’exemple en adoptant eux-mêmes les comportements qui permettraient de réduire la pression sur le système de santé : diminuer leur consommation d’alcool (90 %), réaliser tous les dépistages recommandés (89 %), toujours appeler le 15 avant d’aller aux urgences (88 %), faire tous les vaccins recommandés (86 %), ou arrêter de fumer (70 %).
Contact presse FHF : [email protected]
